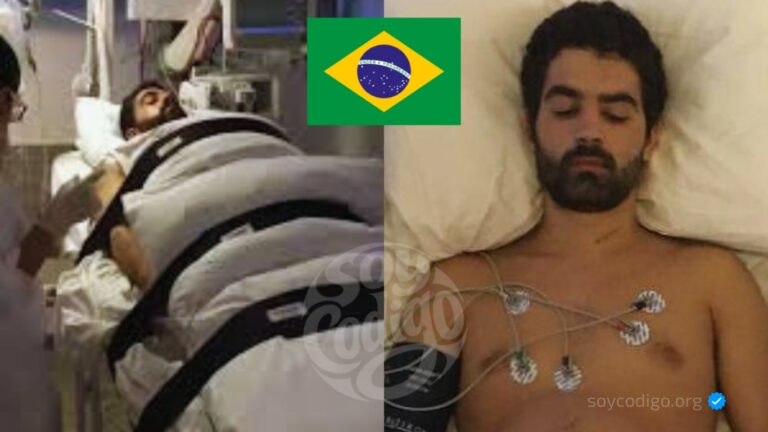
La Universidad Federal de Río de Janeiro (UFRJ) ha comunicado un hito: después de 25 años de investigación, científicos vinculados a esa institución lograron que pacientes con parálisis volvieran a caminar. La noticia plantea preguntas inmediatas sobre método, alcance y repercusiones. Aquí explico con rigor lo que se sabe, lo que no está claro públicamente y por qué este logro puede ser relevante para la medicina rehabilitadora y las políticas públicas.
Lo que sabemos y lo que no: transparencia sobre el avance
Lo que sí está afirmado públicamente: la UFRJ alcanzó un resultado en el que pacientes con parálisis recuperaron la capacidad de caminar, resultado que se atribuye a un programa de investigación que se extiende por 25 años. No se dispone en el enunciado original de detalles verificables sobre el número de pacientes, los criterios de selección, la naturaleza exacta de la técnica aplicada, la magnitud y duración funcional de la recuperación, ni sobre la publicación en revistas científicas revisadas por pares o ensayos clínicos registrados.
Por tanto, y siguiendo un principio básico del periodismo científico, es imprescindible distinguir entre el anuncio institucional y la evidencia publicada. A partir de la información disponible públicamente se puede analizar el significado potencial del anuncio, pero no es posible describir con certeza la metodología empleada ni generalizar los resultados sin acceso a la documentación técnica, a las publicaciones o a datos clínicos detallados.
Por qué el dato de “25 años” importa
Un programa de investigación que se prolonga un cuarto de siglo sugiere un proceso acumulativo y multidisciplinario. La complejidad de las lesiones medulares y de las parálisis implica que los avances no suelen ser instantáneos: requieren ciencia básica, diseño tecnológico, ensayos preclínicos, ensayos clínicos, y la construcción de protocolos de rehabilitación. Estudios prolongados permiten también seguir la seguridad y la durabilidad de las intervenciones, evaluar variaciones individuales y preparar escalamiento clínico y regulatorio.
Históricamente, los cambios reales en la atención de pacientes con lesiones de la médula espinal se han producido por la convergencia de descubrimientos básicos (entendimiento de plasticidad neuronal), tecnologías aplicadas (dispositivos de estimulación, interfaces neurales, exoesqueletos) y modelos organizativos de rehabilitación. Un ciclo de 25 años es coherente con la necesidad de integrar estos elementos antes de afirmar impactos clínicos sostenibles.
Contexto histórico y científico: cómo ha evolucionado la recuperación de la marcha
En las últimas décadas, la rehabilitación neurológica avanzó por varias vías complementarias. Entre ellas se cuentan la estimulación eléctrica epidural y transcutánea para modular circuitos espinales, los interfaces cerebro-máquina que traducen intenciones en comandos para prótesis o exoesqueletos, terapias celulares y biomateriales dirigidos a reparar tejidos, y programas intensivos de rehabilitación motoras que buscan potenciar la plasticidad. Muchas de estas líneas han mostrado resultados prometedores en grupos pequeños o en ensayos tempranos, pero convertirlos en tratamientos reproducibles y accesibles sigue siendo un desafío.
En términos sociales y sanitarios, la posibilidad de recuperar la marcha tiene consecuencias prácticas y simbólicas: mejora la independencia, reduce complicaciones secundarias (como úlceras por presión o problemas respiratorios), y altera expectativas sobre calidad de vida. Por eso cualquier avance que prometa restaurar la capacidad de caminar despierta un interés público y político considerable.
Por qué importa —propósito y beneficios esperables
El “para qué” de este tipo de investigaciones es claro: restaurar funciones motoras básicas para mejorar la autonomía y la calidad de vida de personas con daño neurológico. Desde una perspectiva sanitaria, restaurar la marcha puede disminuir cargas de cuidado, disminuir costos a largo plazo asociados a complicaciones médicas y facilitar la reinserción social y laboral de los pacientes. Desde una perspectiva científica, comprobar que una intervención es capaz de devolver la marcha contribuye al conocimiento sobre cómo reorganiza sus circuitos el sistema nervioso humano y permite refinar terapias futuras.
No obstante, el alcance real —quiénes se benefician, en qué medida y por cuánto tiempo— debe evaluarse con datos cuantitativos y comparativos. Si el resultado se limita a pasos asistidos en condiciones controladas o si alcanza marcha independiente y sostenida en la vida cotidiana son escenarios muy distintos, con implicaciones distintas para políticas de salud y para la escala industrial de cualquier solución.
Limitaciones, dudas y pasos necesarios para validar el avance
Ante un anuncio institucional es habitual plantear una batería de preguntas que implican exigencia científica y ética: ¿se han publicado los resultados en revistas revisadas por pares? ¿hubo registro de ensayos clínicos y comité de ética? ¿se dispone de datos sobre efectos adversos, estabilidad temporal del beneficio y subgrupos que responden mejor? ¿qué infraestructura y formación clínica exige la técnica, y cuál sería su costo y accesibilidad en el Sistema Único de Salud (SUS) y en otras realidades?
Responder estas preguntas exige transparencia: liberar protocolos, compartir bases de datos con anonimización adecuada, abrir la técnica a réplica independiente y someterla a evaluación por pares. Sin estos pasos, el anuncio es prometedor pero incompleto para definir políticas sanitarias o inversiones a escala.
Impacto social y económico: una mirada pragmática
Si la intervención se valida, su incorporación clínica requerirá planificación: formación de equipos multidisciplinares (neurocirujanos, neurólogos, fisioterapeutas, ingenieros biomédicos), procesos regulatorios, y negociación de precios en el caso de dispositivos o medicamentos. En Brasil —y en gran parte del mundo— la adopción de tecnologías sanitarias nuevas enfrenta además desigualdades regionales y limitaciones presupuestarias. Por eso, la adopción temprana podría concentrarse en centros especializados antes de una extensión más amplia.
También es necesario considerar la expectativa pública: anuncios de «volver a caminar» pueden generar esperanzas comprensibles en pacientes y familias; la comunicación responsable debe equilibrar entusiasmo con precisión sobre límites y demandas de rehabilitación y seguimiento.
Qué seguir: recomendaciones para la comunidad científica y para la sociedad
Para transformar el anuncio en progreso consolidado, recomiendo que los responsables del proyecto UFRJ publiquen datos clínicos y metodológicos completos, detallen criterios de selección y resultados funcionales cuantificados, y permitan la réplica independiente. Las autoridades sanitarias y financiadoras deberían incentivar estudios de implementación que evalúen coste-efectividad y equidad de acceso. Finalmente, las organizaciones de pacientes deben participar activamente en la evaluación de resultados relevantes para la vida diaria.
Mientras se espera la documentación técnica, el anuncio debe leerse como un paso significativo dentro de una trayectoria científica de largo aliento, no como una solución inmediata y universal. Su potencial es grande; la confirmación rigurosa y la planificación para el acceso equitativo serán lo que determine si este avance se transforma en beneficio real y sostenible para las personas con parálisis.
📷 Imagen referencial de archivo editorial